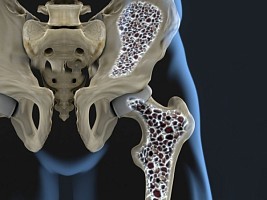
Каждую минуту в России происходит 17 переломов конечностей из-за остеопороза, а перелом шейки бедра — каждые пять минут. Хрупкие кости — это далеко не литературное преувеличение, а реальный диагноз. Согласно данным Российской ассоциации по остеопорозу, эта болезнь регистрируется у 14 млн человек.
Как предупредить развитие болезни и что делать, если она уже развилась.
Часто остеопороз называют «безмолвной болезнью», ведь она годами протекает бессимптомно вплоть до критического снижения плотности костной ткани. Тогда кости становятся слишком хрупкими и ломаются даже от неловкого движения, кашля или чихания. У пациентов с остеопорозом часто возникают переломы бедра, запястья или позвоночника.
Причины развития остеопороза
Риск получить остеопороз зависит от генетической предрасположенности, физической активности, образа жизни, наличия сопутствующих заболеваний и т.д. Набор костной массы активно происходит до 25 лет, а после достижения пика в 35 лет начинает ослабевать. Такой спад особенно характерен для женщин в постменопаузе из-за снижения уровня эстрогена. Кроме того, на прочность костей влияют уровень витамина D, гормона роста, кальцитонина, гормонов щитовидной железы.Кто в группе риска
Американский колледж ревматологии приводит такие факторы риска:- Возраст: риск развития остеопороза повышается после 30 лет и особенно после менопаузы.
- Пониженный уровень половых гормонов: низкий уровень эстрогена затрудняет восстановление костей.
- Этническая принадлежность: люди европеоидной и азиатской рас более подвержены риску заболеть остеопорозом
- Генетические факторы.
- История переломов: частые переломы у людей старше 50 лет указывают на вероятный диагноз остеопороза.
Симптомы остеопороза
Остеопороз до развития перелома остается бессимптомным. Переломы, как правило, приводят к боли, нарушению подвижности и видны на рентген-снимках. При переломе тел позвонков пострадавший может жаловаться на боль и чувство усталости в спине, спазм мышц, нарушениями дыхания и стула, перерастяжение мышц шеи.
Лечение остеопороза
Терапия прежде всего направлена на:- Замедление или предотвращение развития остеопороза;
- поддержание нормального уровня минерализации костей (определение плотности костей проводится методом денситометрии);
- предупреждение переломов;
- уменьшение боли;
- улучшение качества жизни пациента.
Медикаментозная терапия
Ревматолог может назначить антирезорбтивные препараты разных поколений, которые замедляют потерю костной массы и снижают риск переломов в будущем. Также может потребоваться гормональная терапия.
Схема лечения назначается строго врачом после всех необходимых лабораторных и инструментальных методов диагностики. Бесконтрольный и самостоятельный прием антирезорбтивных препаратов может привести к развитию серьезных побочные явлений.
Профилактика остеопороза
Не секрет, что кальций необходим для костей, поэтому вы должны следить за его уровнем. Взрослые от 19 лет должны потреблять не менее 1000 мг кальция в день. Суточная норма кальция для женщин старше 51 года — 1200 мг.
Источники кальция:
- Молочные продукты: молоко, сыр и йогурт;
- зеленые листовые овощи: капуста и брокколи;
- рыба: консервированный лосось и тунец;
- обогащенные злаки.
Витамин D также играет ключевую роль в профилактике остеопороза, поскольку помогает организму усваивать кальций. Напоминаем, что большая часть витамина D поступает не с пищей, а с воздействием солнца, поэтому врачи рекомендуют умеренное регулярное воздействие солнечного света.
Рабочая группа по профилактике заболеваний в США рекомендует проверять плотность костной ткани всем женщинам в возрасте 65 лет и старше, а также женщинам молодого возраста из группы риска. Минимизировать риск переломов можно с помощью занятий йогой, так как она повышает гибкость и равновесие.